介入手术刚开始
患者血压为何下降
□张殿红
患者张某,男,72岁。
主诉:间断性胸闷、胸痛10余年,加重6天。
10余年前,患者活动后出现胸闷、胸痛、心悸等症状,发作时伴呼吸困难、头晕、乏力,持续1分钟~5分钟,做心电图检查后被诊断为冠心病,进行药物治疗后症状有所缓解。患者曾进行冠状动脉CTA(CT血管造影)检查,结果显示冠状动脉中度狭窄(具体情况不详)。6天前,患者诉说症状加重,就诊于某医院,被诊断为冠心病、急性冠状动脉综合征、心力衰竭、胸腔积液、心房纤颤。医生给予利尿、强心、抗凝等治疗,患者的症状有所减轻。为了寻求进一步治疗,患者来到郑州大学第一附属医院,我们以“冠心病、不稳定型心绞痛”将其收治入院。
既往史:房颤5年,间断口服胺碘酮片治疗;有高血压病史10年,最高血压150/90毫米汞柱(1毫米汞柱=133.322帕),口服贝那普利片进行血压控制,效果尚可;有糖尿病史10多年,口服达美康,血糖控制效果欠佳。
入院血压:141/71毫米汞柱。查体无特殊异常。
BNP(脑利钠肽,诊断心力衰竭和评判心功能的主要指标):1495皮克/毫升(外院查BNP为6039皮克/毫升);糖化:7.05%。ALT(谷丙转氨酶):91单位/升;AST(天冬氨酸氨基转移酶):46单位/升;空腹血糖:8.01毫摩尔/升;肌酐:63微摩尔/升。
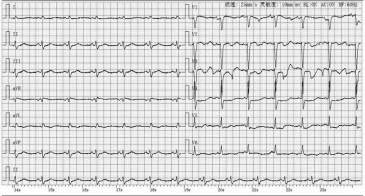
结合心脏超声检查结果,我们诊断患者为冠心病、急性冠状动脉综合征、心力衰竭、心功能Ⅱ级、胸腔积液、心律失常、阵发性房颤、短阵室速、糖尿病、高血压病。
患者术前用药:拜阿司匹灵100毫克,每天一次,口服;波立维75毫克,每天一次,口服;立普妥20毫克,每晚一次,口服;依诺肝素4000单位,每12小时一次;胺碘酮片0.2克,每天一次,口服;贝那普利5毫克,每天一次,口服;特拉唑嗪2毫克,每天一次,口服;倍他乐克缓释片23.75毫克,每天一次,口服;螺内酯20毫克,每天一次,口服;呋塞米20毫克,每天一次,口服。
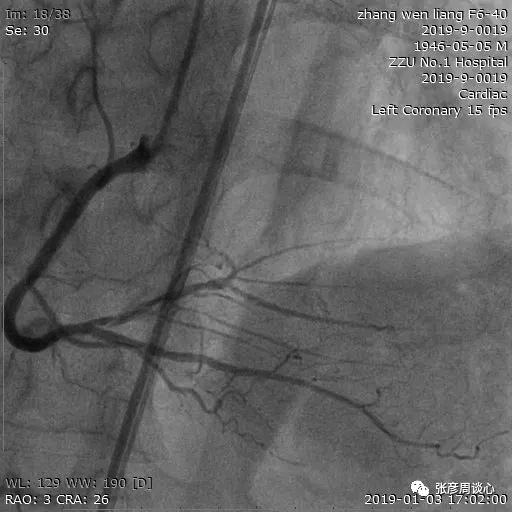
患者做冠状动脉造影检查,结果显示3支血管(右冠状动脉、左前降支、左回旋支)病变,左室后支闭塞。
外科专家会诊后决定为患者进行PCI(经皮冠状动脉介入术),并征得患者及家属同意。
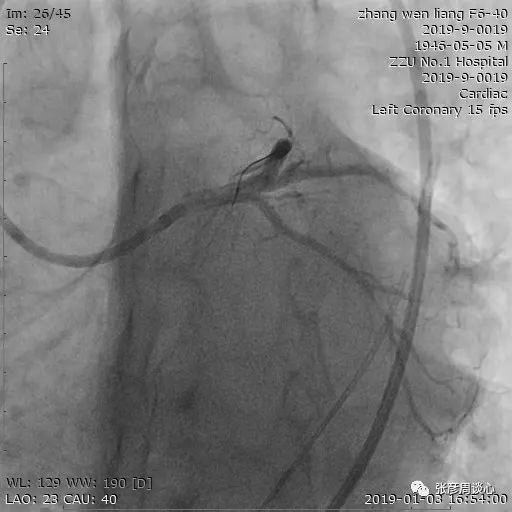
2天后,我们为患者进行右冠状动脉PCI。
双侧导管到位后,在我们将Sion Blue导丝(导丝的一种)送至后降支的过程中,患者出现明显胸闷、胸痛症状;右冠状动脉造影检查结果显示造影剂滞留;患者血压下降,收缩压由120毫米汞柱降至70毫米汞柱,伴心率减慢(45次/分)。
我们立即撤出左冠状动脉造影导管及右侧指引导管,为患者静脉注射肾上腺素针0.3毫克,患者的血压、心率缓慢上升至正常范围。
为患者进行IABP(主动脉内球囊反搏)后,我们继续进行右冠状动脉PCI,在后降支送入Sion Blue导丝进行保护;在微导管的支撑下,在左室后支依次选用Fielder-XT-A导丝(导丝的一种)、Miracle 4.5导丝(导丝的一种),这两种导丝均未能通过闭塞段,遂换用Pilot 200导丝(导丝的一种),顺利通过后送至左室后支远端,但微导管跟进困难,依次用1.2毫米及1.25毫米球囊预扩张。
考虑左室后支为闭塞血管,我们用球囊预扩张后,在左室后支选用2.5毫米×30毫米药物球囊扩张50秒,在后降支至右冠状动脉近端依次植入药物洗脱支架。
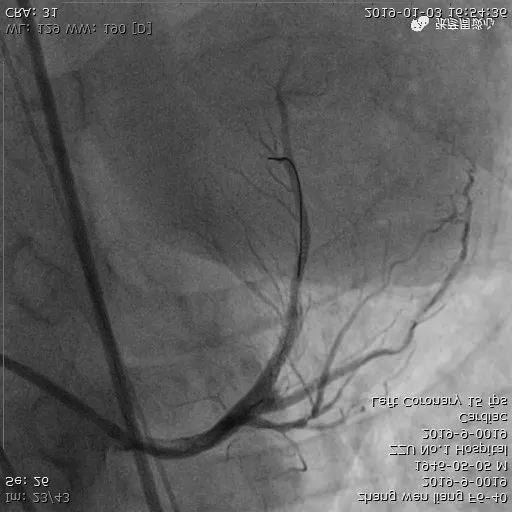
在右冠状动脉远端用药物球囊扩张后可见夹层,未进行特殊处理,5天后为患者进行左冠状动脉PCI。
患者术后做了左冠状动脉、右冠状动脉造影检查。
针对患者的情况,我们进行了讨论,总结出以下几点。
患者的心绞痛症状日益严重,造影检查结果显示3支血管均严重病变,虽然可以考虑对患者进行搭桥,但是需要注意两个方面:第一个方面是患者年龄偏大,围手术期风险较高;第二个方面是结合患者的造影检查结果,可以发现左回旋支较小,远端血管床供血差,不适合搭桥,右冠状动脉弥漫性病变,左室后支闭塞,后降支开口病变,搭桥效果欠佳。
患者的造影检查结果显示左冠状动脉弥漫性病变,并且左主干开口狭窄,进行右冠状动脉PCI的时候,逆向造影导管可能出现嵌顿或部分阻断血流,从而引起严重的心肌缺血,甚至灾难性的后果。患者手术开始不久,出现血压低、心率慢,我们考虑与放置左冠状动脉造影导管有关,而并非右冠状动脉近中段狭窄导致。后来,我们处理右冠状动脉时未再放置左侧造影导管。
处理右冠状动脉5天后,我们为患者进行左冠状动脉PCI,手术顺利。患者术后无明显不适,3天后出院。
|