□王刚成 文/图
由于骶前囊肿的影像学通常表现为囊性占位,包膜完整,边界清楚,与周围组织间隙明显,会给外科医生造成容易完整切除的错觉。如果外科医生对骶前囊肿的临床特点认识不充分,对手术切除缺乏一定的理念及技巧,往往会导致术后很快复发,再进行根治性切除会十分困难。下面,我介绍一下骶前囊肿的临床表现、手术理念和技巧。
临床表现
以一项纳入19名骶前发育性囊肿患者(男性7人,女性12人)的研究为例。患者的年龄处于20岁~48岁,中位年龄38.5岁,其中<38岁者9人,≥38岁者10人。他们的术前影像学检查结果均提示骶前囊肿。5人为在外院手术后复发,其中2人合并感染。囊肿下缘距离肛门≤4厘米者12人,>4厘米者7人。所有患者的术前检查结果均提示无手术禁忌证,手术前均未进行盆腔放疗。囊肿直径8厘米~11厘米9例,≥12厘米10例;囊肿粘连直肠壁12例,累及直肠及阴道壁7例,粘连骶尾骨筋膜19例。
这19名患者均接受了骶前囊肿切除,手术均由同一外科医师治疗组完成,其中腹会阴联合切口手术4例,腹会阴联合切口并横结肠造瘘15例。
在14名首次就诊的患者中,10名患者有不同程度的周围脏器压迫症状,如骶尾部胀痛不适,伴有不同程度的排尿、排便困难,尿频尿急、里急后重等,部分患者有血管神经受压表现(表现为下肢肿胀、麻木、呈放射性痛)。4名患者无明显的临床症状。
其余5名患者有手术切除史,因囊肿复发就诊,盆腔CT(计算机层析成像)检查提示骶前低密度影,患者的临床表现为骶前胀痛,感染者伴有发热。在当地医院留置骶前引流管后,胀痛及发热症状缓解,拔除引流管后上述症状再次出现,再次留置引流管。
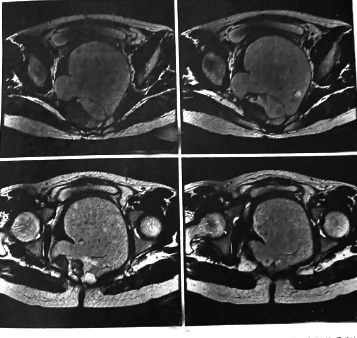
这些患者的影像学表现及体检结果:盆腔CT及MRI(磁共振成像)检查提示骶前巨大囊性肿物,有包膜,边界清楚,周围脏器受挤压(见左图)。直肠及阴道指诊可触及肿块,质地呈囊性,肿块有弹性,活动性差。
手术方法和手术结果
手术方法
全身麻醉,取截石位,腹部组手术人员以下腹正中切口进腹,剪开盆底腹膜,探查囊肿与阴道壁及直肠壁的关系。
分离囊肿与阴道壁及直肠壁的粘连,尽可能保留囊肿壁的完整性。如果囊肿壁与直肠壁粘连紧密,难以有间隙分离,可切除直肠部分浆肌层甚至直肠壁及阴道壁,直至从盆腔入路分离比较困难,停止操作,等待会阴组手术人员从骶前分离“会师”。
会阴组手术人员以尾骨尖为标记,在尾骨尖与肛门正中间定位,左右分别在坐骨结节内缘定位,用手术刀连接三点形成弧形切口,切开皮肤、皮下脂肪进入直肠与骶骨间隙,根据术前影像学检查提示的囊肿的位置,骶前切口可适当偏离左右。
如果囊肿与骶骨韧带关系密切,连同肛尾韧带、尾骨和部分骶骨一并切除。
沿着骶骨前间隙向两侧分离囊肿与盆壁的关系。直肠壁与囊肿壁往往粘连紧密。为了避免损伤直肠壁及阴道壁,术者可将手指伸进直肠或阴道作指示,便于分辨囊肿、阴道壁及直肠壁。必要时切除粘连严重而无法分离的直肠壁及阴道壁。
修补受损的直肠壁及阴道壁。骶前填塞棉垫止血。囊肿比较大时,创面容易渗血,因为盆腔间隙狭窄,缝扎止血困难,骶前填塞棉垫是有效省时的好办法。腹部组手术人员关闭盆底腹膜。
横结肠造瘘术。有以下任何情况之一,均要进行横结肠造瘘术:1.直肠壁浆肌层广泛剥离;2.直肠壁受损破溃;3.直肠壁部分切除;4.直肠游离裸露严重,阴道受损。
手术结果
19名患者的中位手术时间为130分钟,中位术中出血量为350毫升。在接受横结肠造瘘术的15名患者中,直肠壁浆肌层广泛剥离9人,直肠壁部分切除4人,直肠壁并阴道壁部分切除2人。2名直肠壁并阴道壁部分切除的患者6个月后进行二期造瘘口还纳,其余13名患者3个月后进行二期造瘘口还纳,术后均恢复顺利。
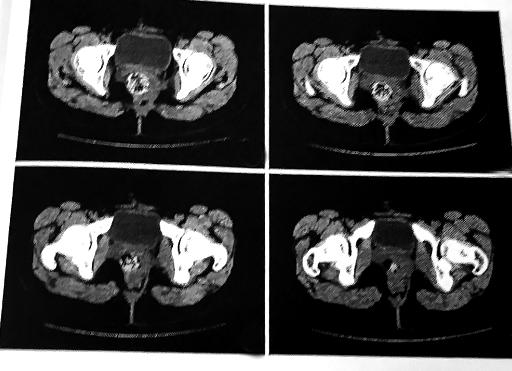
5名在外院有切除史的患者中,2人因为再次手术受到炎症、组织粘连的影响,无法辨别囊肿的边界,术后6个月复发。14名首次切除的患者中,1人因为囊壁部分残留,12个月后复发;对其他患者随访3年~7年,未见复发(见下图)。
术后病理:表皮样囊肿7例,皮样囊肿5例,成熟畸胎瘤7例。
(作者供职于郑州大学第一附属医院)
|