ʳ�ܿճ��ǺϿ��������¼�����ʳ�ܿճ�������Ǻϣ��ϣ�
2023-12-12 ��Դ��ҽҩ������ �����棺�ٴ����� �����11928 ��
�������� ��/ͼ
���ҹ���θ���dz����Ķ�������֮һ�����Ʒ��������������ơ����ơ��������ơ��������Ƶȡ�����������θ����ø��λ���Ļ��������ǻ��в���֢��ʳ�ܿճ��ǺϿ�����θ�������IJ���֢֮һ��ʳ�ܿճ��ǺϿ������������������ķ������գ�ͬʱ��Ԥ������Σ�����ء�������ױ�����ʳ�ܿճ��ǺϿ����ķ����ʸߴ�16.5%����һ�����֣�26.7%Ϊ�����Եģ�������Ҫ�ٴ������Ļ��ߵ������ʸߴ�50%��
ʳ�ܿճ��ǺϿ�����ԭ��
ʳ�ܿճ��ǺϿ�����ָ�����ǺϿڴ���֯��ȱ��ʹ���������������©��ǻ�⡣ʳ�ܿճ��ǺϿ����ĸ�Σ���ذ�����1.����ȫ�����أ�����Ѫ�ܼ������������䡢ƶѪ��Ӫ�����������������������ڿڷ���Ƥ�ʼ��ػ��������Ƽ��ȡ�2.�ֲ���֯�������������ַ�ʳ���¶Σ���ǰ���ơ����ƺ���֯ˮ�ף��ݸ���С����¶���ѵȡ�3.ҽԴ�����أ���ʩ�����������鲻�㣨ʳ���㻯�����²ж�ȱѪ���ǺϿ������ߵȣ����Ǻ���еѡ�����Ǻϲ��������ȡ�
ʳ�ܿճ��ǺϿ������жϼ�����
ʳ�ܿճ��ǺϿ������жϣ���������Һ��״�ı䡢��������������ָ��ı仯��Ӱ��ѧ�������Ϊ�ж�ָ�꣬��Ӱ��ѧ�����Ϊ��Ҫ���ݡ�1.����Һ��״�ı���Ҫ��ָ����Һ���ֻ��ǡ���ζ������Һ�ɷֵȣ��ڷ��Ǽ�����ɼ���ɫҺ����������������2.���߳��ָ��ȡ���ʹ��Ĥ�̼�֢״������ʱ�����ݿ˱��֡�����������ְ�ϸ����CRP��C��Ӧ���ף��ȸ�Ⱦָ�����������3.CT���������������ͼ���пɼ��ǺϿ���Χ��Һ���������ǺϿ�������ȱʧ�ȣ���������Ӱ���ɼ���Ӱ�����ǺϿ����硣
���ߵ��ٴ����֣����Դ���ȫ��֢״�����ָ�Ⱦ���ݿˣ���Ҫȡ���������Ƿ�ͨ����������Ϻ�ǡ��������������ʳ�ܿճ��ǺϿ����������کp���Ͳ����ʵĹؼ���
�����ŶӸ����ٴ����ּ�Ӱ��ѧ���ֶ�ʳ�ܿճ��ǺϿ������з��ࣺ1.���ٴ�����2.����Ҫ������Ԥ���ٴ�����3.��Ҫ������Ԥ���ٴ�����4.��Ҫ������ICU����֢��ң���Ԥ���ٴ�����
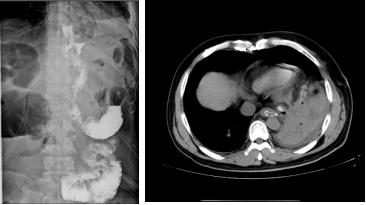
���ٴ��� û�������ٴ����ֵ�ʳ�ܿճ��ǺϿ�������Ҫ������������Ӱ֤ʵ��Ӱ��ѧ���֣�����������Ӱ֤ʵ����ʳ�ܿճ��ǺϿ�����ͼ1�����������Ӱ�������Ƿ�ǻ������������ֻҪ���ߵĸ�ǻ�����Ի�Һ�����������º�Ѫ���ָ���쳣���ͱ��������ٴ�����
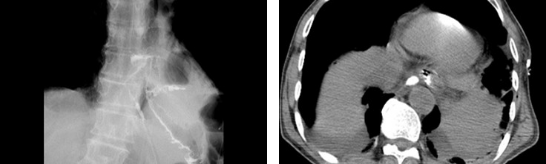
����Ҫ������Ԥ���ٴ��� ����ʳ�ܿճ��ǺϿ������ٴ����ּ�Ӱ��ѧ���֡��ٴ����֣�����Һ�������쳣�����������������쳣��Ѫ���������쳣����������ָ�꣨������ԭ��C��Ӧ���ȣ��������쳣��Ӱ��ѧ�����֣�����������Ӱ֤ʵ����ʳ�ܿճ��ǺϿ���������ͨ����CT���ɼ���ǻû�����Ի�Һ��������λ�����ڸ���������ͨ��������ͼ2����
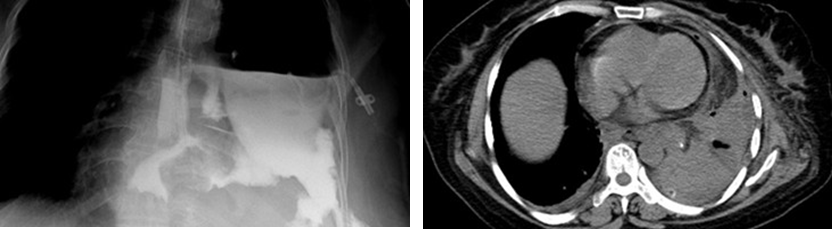
��Ҫ������Ԥ���ٴ��� ����ʳ�ܿճ��ǺϿ������ٴ����ּ�Ӱ��ѧ���֣�ͬʱ��������Һ������ͨ����Ӱ��ѧ���֣�����������Ӱ֤ʵ����ʳ�ܿճ��ǺϿ�����CT���ɼ�������������ͨ���������Դ��ڸ�ǻ��Һ��ͼ3������������Ҫ������Ԥ����ҪĿ���������Һ�ͷ��������ܣ�ͨ�����������ֲ��˵����ڹ�������ͨ��������ͨ��������������Ҫ�����������������������Ҫ���Ǿֲ���֢�Ͳ����Ŀ����ԡ����ھֲ���֢���ԡ�����ճ�����صĻ���Ҫ���á�
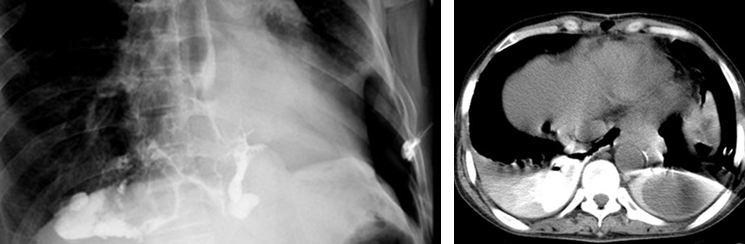
��Ҫ������ICU��Ԥ���ٴ��� ʳ�ܿճ��ǺϿ������߲���������Ҫ��Ƹ�Ԥ�����أ����ϲ�����ϵͳ��ѭ��ϵͳ������ϵͳ����ϵͳ������ϵͳ�����ϰ���ͼ4������������ߣ��������⣬��Ҫ����ICU��Ԥ���������������Ҫ�Ի��߽���������ICU��Ԥ�ۺ����ƣ������ߺ��ѱ��ɹ����Ρ�
ʳ�ܿճ��ǺϿ���������ԭ��Ϊ�������������Ⱦ��Ӫ��֧�֣��Կ��Ƹ�Ⱦ���ٽ��������ϡ�Ŀǰ�����ٴ��ϣ������ٴ����Ķ���ʳ�ܿճ��ǺϿ��������ƾ�����Գ���ķ�����Ȼ������Ч�������������⡣ȫθ�г������ǺϿ��������������ϣ�������ݸ�ǻ�ڡ�ʳ�ܿճ��ǺϿ����ϲ��ݸ���Ⱦ����ǻ��Ⱦ����ǻ��Ⱦ����ֱ��Ӱ�컼�ߵ��ķι��ܡ�����Ѹ�ٳ��ֺ�����ѪҺѭ�����⣬Σ����������������ߣ��ٴ�ҽ�����������ѶȽϴ�ʳ�ܿճ��ǺϿ����ϲ��ݸ���Ⱦ����ǻ��Ⱦ����ǻ��Ⱦ���ǻ���Χ��������������Ҫ���ء��������Ļ�������סԺʱ�䳤��סԺ���ö࣬���������½����ӳ����������Ƶ�ʱ�䣬����Ӱ����Զ������������
�ž�ʳ�ܿճ��ǺϿ����ķ������ٴ�ҽ�����Ŀ�ꡣ��ǰ�����������ۺ����ơ�����ȫ��״�����������Ƽ����Ƿ���죬���غ�����Ч���ͻ��ߵ������������Ľ��Ǻϼ�����������Ƴɹ��ʣ����ٴ�ҽ�����ǵ��ص㡣
�����߹�ְ�ں���ʡ����ҽԺ��