心肌桥的去顶减压术
2022-10-01 来源:医药卫生报 第三版:临床荟萃 浏览:12403 次心肌桥的去顶减压术
□田振宇 文/图
通过标准的胸骨正中切开术或微创方法进行的去顶减压术,是治疗有症状和血流动力学异常的心肌桥(MB)的有效方法。
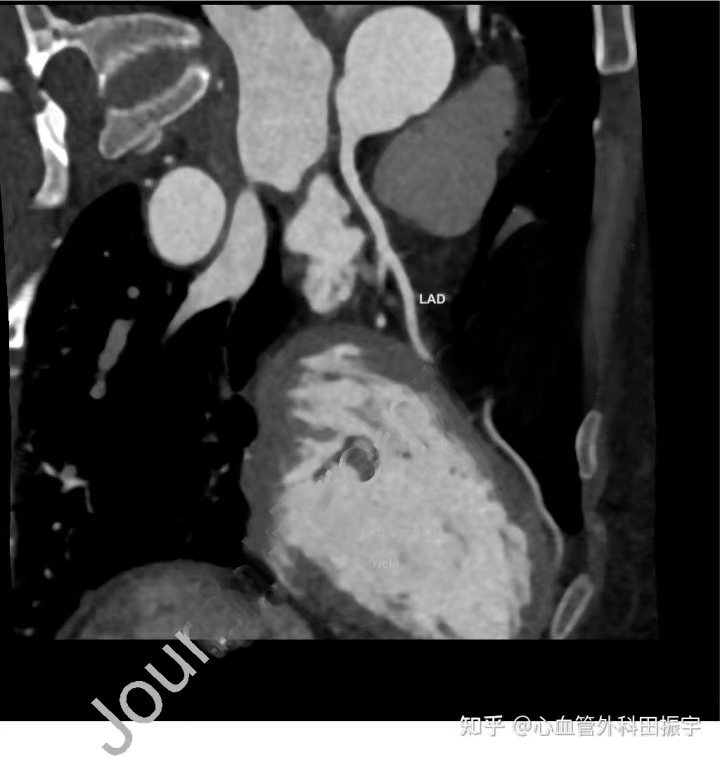
正常的冠状动脉走行于心肌外的心外膜。MB是一种先天性变异,心外膜的冠状动脉,最常见的是左前降支(LAD),部分走行于心肌内。这种病变的临床意义,从无症状到让人乏力的心绞痛、室性心律失常,甚至心脏骤停。有症状的MB目前仍然是一种让人难以捉摸的疾病,药物治疗和手术指征有时难以明确。
重要的是,研究表明,通过适当的患者选择,MB去顶减压术是治疗成年患者和儿童患者中有症状的病变的有效方法。在这里,我介绍一下MB的术前评估和手术入路方法。
当心外膜冠状动脉的心肌内节段在收缩期间受到压缩时,就会发生MB受压,这可能会导致舒张期早期灌流压降低。据报道,血管造影术后患者的发病率从1%到5%,由于无症状变异,真实的发病率可能要高得多。相关文献表明,MB可能导致严重的不良事件,如心肌缺血、急性冠状动脉综合征、左心室功能不全、心律失常和心脏骤停。
患者选择和诊断挑战
传统观念认为,对有症状的MB患者的诊断、评估一直都很困难,冠状动脉造影术对其的检出率低至5%。多年来,诊断算法随着技术的进步而不断发展,但对MB仍没有标准的术前评估体系。斯坦福大学使用一种选择性方法,包括运动负荷超声心动图、冠状动脉计算机断层扫描血管造影(CTTA)、血管内超声侵入性冠状动脉造影(IVUS)和用于计算舒张期血流储备分数(dFFR)的多巴酚丁胺挑战,评估解剖和MB的功能特征并确定其血流动力学的意义。
所有手术患者都有药物难以治疗的心绞痛症状。患者接受运动负荷超声心动图检查,虽然传统的室壁运动异常很少见,但是超过90%的患者被发现有室间隔屈曲。
CCTA检查结果证实,这些患者都存在MB。使用IVUS测量患者静息时的收缩期动脉压缩、MB长度、MB“晕”厚度(反映深度)、MB起始上游的最大斑块负荷,并创建一个覆盖“IVUS图”,详细说明对于那些尽管接受了最大程度的药物治疗,但是仍有无法忍受的症状的患者,其在冠状动脉中的MB位置及血管造影静止图像上的关键对角支和间隔支。静息时平均收缩动脉压缩率约为30%。
解剖学考虑和独特的技术问题
切口的选择和体外循环(CPB)的使用取决于心肌内段的特征和患者的具体因素。大多数病例可以在没有使用CPB的情况下安全进行手术,但是在MB非常靠近冠状动脉(LAD/LCX分叉处附近,LCX指左回旋支)的情况下,外科医生会首选CPB下手术。同样,由于LAD的前外侧位置和MB位于LAD中部,大多数未进行过胸部手术的成年患者适合左侧小切口开胸术,而儿童患者适合经剑突入路。对于大于4.5厘米的MB长度和已知经过右心室的患者,通常首选非CPB下胸骨切开术。有文献报告,可以通过完全内窥镜机器人辅助非CPB下成功去顶。
如果解剖结构在其他方面是可以接受的,医生就会考虑患者的偏好。无论采用何种方法,手术的关键都是对MB进行彻底去顶,其中包括根据CTTA、IVUS和手术解剖学确定整个MB长度上的心肌情况等。
对所有病例均附有“血管内超声图”,显示MB在冠状动脉上的相对位置,以及关键解剖标志(如斜支)的位置。这样做,有助于MB的定位,并有助于确定有多少心肌节段需要去顶。右心室心肌较左心室心肌薄,解剖时需要特别注意。在不小心进入右心室或冠状动脉的情况下,可以按照“手术技术”部分的详细说明,处理该问题。
手术技术
切口
胸骨正中切口
患者取仰卧位。沿胸骨在胸骨角下方约二指宽处做一个中线切口,一直到剑突的上方。应用电烙术将中线切口向下打开至骨膜、筋膜,注意保持在中线并避免肌肉分裂。分离韧带,以释放胸骨角并沿切口止血后,用电烙术将剩余的筋膜解剖到剑突下方的骨膜,并用胸骨锯切开胸骨。对心包以传统的倒T形方式分开,心包缝合线放置在两侧以支撑心脏。小心放置标准的非CPB下冠状动脉旁路移植术稳定器,以隔离MB区域,还可以放置心外膜牵开器,进行额外暴露。
左胸前小切口
患者取仰卧位,左胸下方放一个小腰垫。进行气管插管术时,应允许单肺通气。在男性左侧第四肋间或女性左侧乳房下皱襞上切开一个5厘米~6厘米的切口,并继续向下解剖至胸壁。然后,将第五肋骨上方的肋间肌分开,在第四肋间进入胸膜腔。放置一个软组织牵开器和一个肋骨牵开器。打开心包,暴露LAD。如果需要暴露心包脂肪,就切除心包。在剑突下区域另做一个小切口(1厘米),用于放置标准的非CPB下冠状动脉旁路移植术稳定器。该仪器的轴要穿过胸壁,然后固定稳定器,分离LAD,通常于MB的远端固定。
剑突下切口
在剑突上方做一个约6厘米的切口。剑突和胸骨下部的1/3是分开的。心包是纵向打开的,暴露心脏,使用心包上的拉力缝线和心脏背部的海绵。对于不使用CPB的病例,将标准的非CPB稳定器应用于心外膜表面,以固定MB。LAD在进入和离开MB的心外膜上被识别。结合CT影像学检查结果和“IVUS图”,有助于明确外科解剖结构。
去顶减压术
LAD在心脏的心外膜表面上被识别,它从远端离开MB。在获得LAD的稳定暴露后,使用11号刀片将覆盖在动脉上的最表层心外膜分开,从心肌和MB远端的心外膜脂肪中出现。进入冠状动脉表面的手术平面后,使用肌腱切开剪刀,将覆盖的心外膜脂肪和MB分开,以1毫米~2毫米的增量从远端向近端方向移动。
心外膜静脉出血通过Bovie刀(一种烧灼器)烧灼、夹子或缝合结扎的组合来控制。对于因出血量太小而无法干预的情况,CleLrView Blower/Mister(一种医疗器械)是助手手中的有用辅助工具,有助于在解剖过程中进行无血暴露。如果暴露仍然欠佳,使用Octopus稳定器(一种心脏稳定器)重新定位,通常可以帮助抬高冠状动脉,同时推开妨碍操作的心外膜脂肪。
去顶减压术完成后,用尺子测量MB长度,确定与术前研究结果相比,去顶长度足够。当止血操作完成后,确保止血,并放置单一纵隔引流管。从胸骨正中切口入路时,对胸骨用胸骨钢丝关闭,对皮肤用标准的缝合线缝合。对于微创入路,对肌层骨应用Viryl(一种缝合材料)缝合,对皮肤常规缝合。
下面讲一下对误入心室的处理。虽然误入心室很少见,但是在解剖过程中不慎进入相对较薄的右心室,可以通过以水平床垫方式放置的4-0聚丙烯缝合线进行控制。必须注意的是,缝合要足够深,避免冠状动脉变窄或损坏。如果遇到冠状动脉损伤,可以缝合静脉补片或结扎动脉并进行旁路移植术。
临床讨论
有症状的患者,应用药物治疗效果差,术前冠状动脉评估发现有血流动力学意义的证据,MB去顶减压术与术后6个月至3年的症状显著改善有关。综合评估包括临床随访,以重新评估症状和重复成像或诊断。目前,没有针对这类患者的术后药物治疗和随访的标准化指南。一个挑战是,客观的改善措施涉及侵入性操作(如导管插入术、IVUS)。基于手术患者的主诉和适应证,合理的研究应以症状为中心。医院在术后6个月继续监测患者,然后每年通过西雅图心绞痛问卷(SAQ)对患者进行监测。该问卷侧重于躯体活动受限程度、心绞痛稳定状态、心绞痛发作频率、治疗满意度和生活质量。
每个类别的SAQ评分从0(严重症状)到100(无症状),评分变化≥10表示有临床显著差异。术前与术后6个月的评分比较表明,所有症状都有显著改善。在成年患者和儿童患者组中,大多数患者在MB去顶减压术后6个月的所有SAQ指标均表现出临床和统计学上的显著改善。根据SAQ5个指标的平均变化,97%的患者报告症状得到改善,只有3%的患者报告症状未改善或更严重。这些患者(指97%的患者)没有接受额外的成像检查,并且在医学上得到成功治疗。未来,继续临床随访,重新评估症状并进行重复成像和诊断,以了解去顶减压术后患者的长期结果,这非常重要。
总共235名患者(141名为成年患者,94名为儿童患者)。在141名成年患者中,计划对72%的患者在非CPB下进行手术。结果,术中10人转换为CPB下治疗。65%的成年患者在非CPB下进行手术。21%的儿童患者在非CPB下进行手术,其中3人术中转换为CPB下治疗,最后18%的儿童患者在非CPB下进行手术。使用非CPB方法时的总转化率低至6%。重要的是,术中转换由于并发症,而是因为先前的胸骨切开术或者出现了特别具有挑战性的解剖结构(例如,冠状动脉嵌入右侧心肌或深层脂肪垫下)。非CPB病例数量的差异在很大程度上是因为在儿童患者中,重做胸骨切开术或同时手术需要搭桥的发生率很高(96%),成年患者几乎全部将去顶减压术作为独立的首次手术(93%)。两组患者30天内的死亡率和主要并发症的发生率均为0。右心室穿孔和冠状动脉损伤发生率低,穿孔3例,冠状动脉损伤2例。要注意的是,这些并发症,在这7年里没有发生过。冠状动脉旁路移植术是MB的潜在手术替代方案,但去顶减压术是首选治疗方法,因为去顶减压术能直接解决病理问题,并避免竞争性血流导致的移植物失败事件。目前,比较这两种技术的数据仍然很少,也没有比较其疗效的随机研究。以前首选旁路移植术,认为它优于去顶减压术的情况包括特别长(>25毫米)或深(<5毫米)的病变,以及在舒张期未能减压的冠状动脉节段。然而,最近的研究表明,对于任何长度的无顶病变都有良好的结果,旁路移植术已经受到青睐。
(作者供职于河南省胸科医院)